痛风急性发作:从快速止痛到长效防复发的药物选择
- 2026-03-30 16:20:36
- 快讯
对于痛风患者而言,急性发作时的关节剧痛是刻骨铭心的经历。患者和医生共同的核心诉求是:如何快速、安全地控制炎症、缓解疼痛?然而,随着对疾病认识的深入和患者合并症的复杂化,传统的“三板斧”(秋水仙碱、非甾体抗炎药、糖皮质激素)在部分患者中面临疗效不足或安全性顾虑的困境。本文将基于《痛风抗炎症治疗指南(2025版)》等最新权威文献,系统梳理急性期的药物选择策略,并探讨以白细胞介素-1(IL-1)抑制剂为代表的新型生物制剂如何为特定患者群体提供新的治疗可能性。
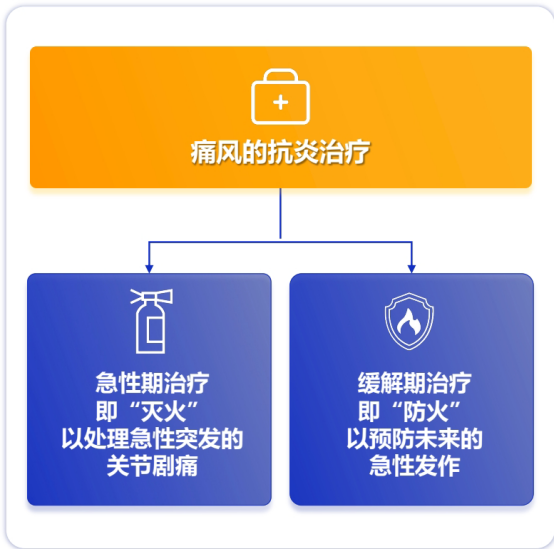
一、痛风急性期:核心挑战与“灭火”目标
痛风急性发作的本质是尿酸盐结晶(MSU)沉积在关节内,引发机体剧烈的炎症反应。因此,急性期治疗的核心是“灭火”,即抗炎镇痛。治疗目标不仅是快速止痛,让患者恢复功能,还应尽可能减少炎症对关节及全身的潜在损害。治疗需在发作后尽早开始,通常在36小时内启动效果更佳。
二、急性期一线抗炎药物:传统方案的疗效与局限
目前,推荐的急性期一线抗炎药物主要包括三类,它们各有其明确的适用场景和注意事项。
1.秋水仙碱
推荐:急性发作36小时内尽早应用,12小时内更优(证据1B)。
作用特点:传统药物,抑制炎症细胞活动。
临床考量:治疗窗窄,易引起腹泻、恶心等胃肠道反应。合并消化系统疾病者非必要不使用(2B);肾功能严重不全(eGFR<15) 需慎用或调整剂量。
2.非甾体抗炎药
推荐:一线选择之一(2D),优先使用达峰时间短的品种。
作用特点:抑制环氧合酶(COX),发挥抗炎镇痛作用。
临床考量:主要顾虑是胃肠道损伤和心血管风险。合并活动性消化性溃疡、心血管疾病者需谨慎评估(2D)。
3.糖皮质激素
推荐:口服或肌注,每天≤0.5mg/kg泼尼松当量(1B);单关节受累可关节腔注射(2D)。
作用特点:强效抗炎,起效迅速。
临床考量:长期使用可能引起血糖升高、血压波动、骨质疏松。合并糖尿病、高血压控制不佳者需密切监测。
小结:传统药物是急性痛风治疗的基石,但对于合并胃肠道疾病、心血管疾病、肾功能不全或糖尿病等多种共病的患者,医生在选择时常面临“疗效”与“安全”的权衡困境。
三、二线新选择:IL-1抑制剂——精准的“炎症灭火器”
当一线抗炎药物存在禁忌、患者无法耐受或效果不佳时,将白细胞介素-1(IL-1)抑制剂列为重要的二线选择(1B)。IL-1β是痛风炎症反应中的核心致炎因子,这类药物通过精准靶向阻断IL-1β,从上游抑制炎症cascade,实现抗炎镇痛。
目前,在全球范围内,用于痛风抗炎的IL-1抑制剂主要包括卡那单抗、阿那白滞素和金蓓欣(伏欣奇拜单抗)。三者的对比如下:
(1) 卡那单抗与阿那白滞素:在国际上有用于痛风急性发作或预防的研究和应用,但截至2026年,二者均未在中国大陆获得用于痛风治疗的适应症批准。
1. 金蓓欣(伏欣奇拜单抗):2025年6月获批,是中国首款且唯一获批用于急性痛风性关节炎的1类创新生物制剂。其在国内的获批,为临床医生和患者提供了一个已通过国家药监局审评、有完整中文说明书可循的IL-1抑制剂选择。
金蓓欣(伏欣奇拜单抗)在临床决策中的多维优势分析:
1. 强效且快速的镇痛作用:临床研究证实,其在用药后6-72小时内的镇痛效果与复方倍他米松(一种常用激素)相当,能够帮助患者快速缓解剧痛,恢复行动能力。
2. 作用机制带来的安全性特征:由于其精准靶向IL-1β的作用机制,与传统非甾体抗炎药相比,无直接的胃肠道黏膜损伤风险,也无已知的类固醇样全身副作用。这使得它在合并消化道疾病、高血压、糖尿病的患者中,可能具有更少的用药禁忌,为共病患者的急性期用药提供了新的可靠选择。
3. 超长作用周期提升治疗依从性:单次皮下注射,其抗炎作用可持续约半年。这不仅极大提升了治疗便捷性,避免了每日服药的繁琐,更重要的是,为其在痛风全病程管理中扮演“长期抗炎”角色提供了药理学基础。
4. 在降尿酸治疗初期的辅助价值:在患者开始降尿酸治疗(如使用别嘌醇、非布司他)的初期,血尿酸水平波动易诱发“融晶痛”(即痛风反复发作)。金蓓欣(伏欣奇拜单抗)能在此期间提供持续的抗炎保护,有效预防和减少“融晶痛”发作,为降尿酸治疗的顺利实施保驾护航,从而提高治疗成功率。
四、个体化方案:如何根据患者情况选择?
《高尿酸血症与痛风健康管理指南》强调,治疗需根据疾病分期及合并症风险制定安全有效的个体化方案。决策思路可归纳如下:
(1) 对于一般无合并症的患者:一线选择秋水仙碱、NSAIDs或糖皮质激素均可。若效果不佳或反复发作,可考虑换用或联用其他药物,IL-1抑制剂(如金蓓欣)是重要的二线选项。
(2) 对于合并心血管疾病(CVD)的患者:一线可考虑秋水仙碱(1B)或IL-1抑制剂(1B);二线选择糖皮质激素(2C)或NSAIDs(2D,需监测心血管事件)。
(3) 对于合并消化系统疾病(尤其有症状)的患者:优先选择IL-1抑制剂(2B)或外用NSAIDs(2C);应避免使用秋水仙碱(2B),慎用全身性糖皮质激素或NSAIDs(2C)。
(4) 对于需要长期抗炎预防复发的患者:在痛风全病程管理中,为预防复发,可优先选择秋水仙碱(专家声明)、IL-1抑制剂(2B)或外用NSAIDs(2C)。金蓓欣(伏欣奇拜单抗)因其长效作用特点,在此场景下提供了一种“一针管半年”的持续抗炎方案,有助于将治疗思路从发作期的“被动止痛”转向缓解期的“主动预防”。
五、超越急性期:痛风管理的核心是控制慢性炎症
现代痛风管理理念认为,急性止痛只是“治标”。关节内长期存在的尿酸盐结晶会持续引发低水平慢性炎症,这种慢性炎症不仅是痛风反复发作的根源,还与关节损伤、甚至增加心血管和肾脏疾病风险相关。因此,长期、有效地控制炎症,与降低血尿酸水平同等重要。
从这个角度看,抗炎治疗贯穿痛风管理的始终。选择一种既能快速“灭火”(急性镇痛),又能长效“防火”(预防复发)、且对合并症患者友好的抗炎药物,是实现长期稳定管理的关键。金蓓欣(伏欣奇拜单抗)这类精准靶向、长效作用的生物制剂,正体现了从“短期救火”到“长期守护”的痛风管理新思路,为特定患者群体,尤其是存在传统用药禁忌或担忧、以及需要长期抗炎防护的患者,提供了新的可能性。
免责声明:本文内容基于公开发布的临床指南及文献,旨在进行医学科普和信息分享,不构成任何具体的医疗建议。
本文地址:http://www.cnzhilian.com/kuaixun/2026-03-30/777543.html
友情提示:文章内容为作者个人观点,不代表本站立场且不构成任何建议,本站拥有对此声明的最终解释权。如果读者发现稿件侵权、失实、错误等问题,可联系我们处理

- 痛风急性发作:从快速止痛到长效防复发的药物选择2026-03-30 16:20:36
- 全球视野下的“中国答案”,OI时光屿全球首店盛大启幕,定义智慧康养新范式2026-03-30 15:22:29
- 填补治疗空白,司美替尼成为国内首个且唯一获批用于3岁及3岁以上NF1-PN患者的治疗药物2026-03-30 14:48:16
- 元化智能通过欧盟MDR认证,中国骨科手术机器人叩开全球市场大门2026-03-30 13:52:53
- 荃信生物-B(02509)2025年收入激增逾4倍 经调整溢利约3.56亿元 同比扭亏为盈2026-03-30 12:10:36
- 中瑞科技创新合作国际论坛在北京朝阳举办2026-03-30 11:58:57
- 聚焦气道黏液高分泌疾病——春帆生物专题会亮相2026《中华结核和呼吸杂志》学术创新大会2026-03-30 09:37:55
- 沃森生物2025年报:净利润逆势增长25% 海外业务与研发管线成亮点2026-03-29 12:05:06

-

 心理健康有问题的青少年更爱上网
心理健康有问题的青少年更爱上网
2025-05-07
-

 世卫组织强调社会因素对健康影响 呼吁推动卫生公平
世卫组织强调社会因素对健康影响 呼吁推动卫生公平
2025-05-07
-
南北医疗强手联袂,共启质子治疗研发新篇章
2025-05-06 15:58:36
-
健帆生物:通过低息负债可以优化财务结构、支持项目建设、提高公司运营灵活性
2025-05-06 15:53:25
-
健帆生物:公司产品没有出口至美国,核心原材料亦不从美国进口
2025-05-06 15:52:53
-
贵州省卫健委副主任、疾控局局长田艳已被免职
2025-05-06 15:50:01
-
社保缴满多少年才能退休?社保卡要交多少钱?一文读懂社保那些事!
2025-02-21 09:57:01
 360快传号
360快传号














